Prezados (as),
DIA NACIONAL DE COMBATE AO FUMO - 29 DE AGOSTO
 Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
A Última Tragada: Descubra Como Libertar Sua Saúde Agora!
A Jornada Rumo a uma Vida Sem Fumo: Estratégias Comprovadas e Apoio Constante
O Desafio da Nicotina: Por Que é Tão Difícil Parar?
Dicas Práticas para Deixar de Fumar
Mensagens de Motivação e Apoio
A jornada é sua, mas você não está sozinho. Lembre-se destas mensagens para se manter firme:
- "Cada dia sem cigarro é uma vitória! Celebre cada pequeno passo, por menor que pareça."
- "Você é mais forte do que a vontade de fumar. Respire fundo, passeie, beba água. A fissura passa."
- "Pense na sua saúde, na sua família, no seu futuro. Você merece uma vida plena e livre do cigarro."
- "Errar faz parte do processo, mas desistir não é uma opção. Se recair, levante-se, aprenda com o que aconteceu e recomece. Sua determinação é mais importante que qualquer deslize."
- "O cigarro oferece uma falsa sensação de controle. O verdadeiro controle está em sua decisão de parar e na sua capacidade de escolher a vida."
- "Seu corpo está se curando a cada minuto que você não fuma. Respire fundo e sinta essa transformação!"
- "Compartilhe sua jornada. Peça apoio a amigos e familiares. Eles são sua rede de segurança."
- "Você é capaz. Milhões de pessoas conseguiram, e você também conseguirá. Acredite em si mesmo!"
 Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Tabagismo é Considerado Uma Doença Crônica - Mas Tem Tratamento
Tabagismo
Tratamento
Rede de Tratamento do tabagismo no SUS
O Instituto Nacional de Câncer (INCA) é o órgão do Ministério da Saúde (MS) responsável pelo Programa Nacional de Controle do Tabagismo (PNCT) e pela articulação da rede de tratamento do tabagismo no Sistema Único de Saúde (SUS), em parceria com estados, municípios e Distrito Federal. A rede foi organizada, seguindo a lógica de descentralização do SUS para que houvesse o gerenciamento regional do Programa tendo como premissa a intersetorialidade e a integralidade das ações. Cabe lembrar que desde 1989, o INCA desenvolve ações voltadas para o tratamento do tabagismo.
Atualmente, nos 26 estados da Federação e no Distrito Federal, as secretarias estaduais de saúde possuem coordenações do Programa de Controle do Tabagismo que, por sua vez, descentralizam as ações para seus respectivos municípios atuando de forma integrada.
Assim, o tratamento de tabagismo no Brasil é desenvolvido com base nas diretrizes do PNCT que está sob a coordenação e gerenciamento da Divisão de Controle do Tabagismo e Outros Fatores de Risco (Ditab), do INCA.
As ações educativas, legislativas e econômicas desenvolvidas no Brasil vêm gerando uma diminuição da aceitação social do tabagismo, fazendo com que um número cada vez maior de pessoas queira parar de fumar, evidenciando a importância de priorizar o tratamento do fumante como uma estratégia fundamental no controle do tabagismo.
Neste sentido, desde 2002, o Ministério da Saúde vem publicando e atualizando portarias que incluem o tratamento do tabagismo na rede SUS – tanto na atenção básica quanto na média e alta complexidade. Tais portarias definem formas de abordagem para o tratamento do tabagismo, aprovam o plano para implantação, protocolo clínico e diretrizes terapêuticas, determinam a disponibilização pelo Ministério da Saúde aos municípios com unidades de saúde que realizam o tratamento para o tabagismo, dos materiais de apoio e medicamentos utilizados para esse fim, formas de adesão ao tratamento do tabagismo pelos municípios, além de definir o financiamento dos procedimentos a serem utilizados (INCA, 2019a, 2019b, 2019c, 2019d, 2019e; Brasil, 2020).
É importante destacar que ao ingressar no programa de tratamento do tabagismo, as gestões das diferentes instâncias assumem o compromisso de organização e implantação das ações para o cuidado da pessoa tabagista.
O tratamento no SUS inclui avaliação clínica, abordagem mínima ou intensiva, individual ou em grupo e, se necessário, terapia medicamentosa juntamente com a abordagem intensiva. O Protocolo Clínico e Diretrizes Terapêuticas do Tabagismo (PCDT) é um documento oficial do SUS que estabelece os critérios para o diagnóstico do tabagismo, o tratamento, o uso de medicamentos e outros insumos apropriados, o acompanhamento e também trata dos resultados terapêuticos. Cabe lembrar que com a publicação da Portaria nº 571/GM/MS, de 05 de abril de 2013, foram revogadas a Portaria nº 1.035/GM/MS, de 31 de maio de 2004 e a Portaria nº 442/SAS/MS, de 13 de agosto de 2004 e seus anexos, cujas orientações foram posteriormente revalidadas pela Portaria nº 761/SAS/MS de 21 de junho de 2016 até que fosse aprovado e publicado o novo Protocolo Clínico e Diretrizes Terapêuticas do Tabagismo com as adequações metodológicas orientadas pela Conitec (Brasil, 2020). Portanto, o atual PCDT substitui as orientações técnicas do tratamento do tabagismo constantes no Protocolo Clínico e Diretrizes Terapêuticas - Dependência à Nicotina - constantes do Anexo II da Portaria nº 442/SAS/MS, de 13 de agosto de 2004.
Adicionalmente, convém ressaltar que foi publicada a Portaria GM/MS nº 908, de 20 de abril de 2022, que dispõe sobre as diretrizes para a organização dos serviços e do cuidado à pessoa tabagista no âmbito do Sistema Único de Saúde (SUS), por meio da alteração do Capítulo IV, do Anexo IV da Portaria de Consolidação GM/MS nº 3, de 28 de setembro de 2017. Posteriormente, a Portaria GM/MS Nº 502, de 1º de junho de 2023 instituiu o Programa Nacional de Controle do Tabagismo (PNCT) no âmbito do Sistema Único de Saúde (SUS). Desta forma, a Portaria de Consolidação GM/MS nº 2, de 28 de setembro de 2017, foi alterada e passa a vigorar acrescida do Anexo IX-A na forma do Anexo à Portaria GM/MS Nº 502. Este Anexo apresenta as diretrizes, os eixos estruturantes, os objetivos e as atribuições do Ministério da Saúde, das Secretarias Estaduais e Municipais de Saúde e do Distrito Federal no âmbito do PNCT.
É importante salientar que as orientações do Programa Nacional de Controle do Tabagismo estão de acordo com as principais diretrizes internacionais relacionadas ao tratamento do tabagismo. Dessa forma, o SUS oferece ao fumante brasileiro que deseje parar de fumar um tratamento adequado, com metodologia embasada em evidências científicas.
Por que as pessoas fumam?
A nicotina, presente em qualquer derivado do tabaco é considerada droga por possuir propriedades psicoativas, ou seja, ao ser inalada produz alteração no sistema nervoso central, trazendo modificação no estado emocional e comportamental do usuário que pode induzir ao abuso e dependência. O quadro de dependência resulta em tolerância, abstinência e comportamento compulsivo para consumir a droga, estabelecendo-se assim um padrão de auto-administração caracterizado pela necessidade tanto física quanto psicológica da substância, apesar do conhecimento de seus efeitos prejudiciais à saúde.
Muitos são os fatores que podem levar a pessoa a experimentar drogas, já que é histórica a tendência humana de buscar formas de alterar sua consciência de modo a produzir prazer e modificar seu humor. De maneira geral a possibilidade do encontro com a droga se dá na adolescência, fase caracterizada por muitas transformações físicas e emocionais, angústias e busca de respostas.
Dependendo da suscetibilidade individual, alguns fatores serão decisivos para estimular o indivíduo atender a essa tendência humana de buscar nas drogas o alívio para suas tensões, tais como a aceitação social de uma determinada substância, seu fácil acesso, uso da droga por pessoas que tenham papel de modelos de comportamento. Portanto, a sociedade pode contribuir de maneira significativa para que o uso seja estimulado, causando adoecimentos em larga escala.
No caso do tabagismo vale destacar o papel que a publicidade exerceu e exerce na adoção do consumo de derivados do tabaco, especialmente cigarro. A publicidade veiculada pelas indústrias aliou as demandas sociais e as fantasias dos diferentes grupos (adolescentes, jovens, mulheres, faixas economicamente mais pobres e com menor nível de escolaridade, entre outras.) ao uso do cigarro. A manipulação psicológica embutida na publicidade de cigarros procura criar a impressão, principalmente entre os adolescentes e jovens, de que o tabagismo é muito mais comum e socialmente aceito do que é na realidade. Para isso, utiliza a imagem de ídolos e modelos de comportamento de determinado público-alvo, portando cigarros ou fumando-os, ou seja, uma forma indireta de publicidade que ainda tem forte influência no comportamento tanto dos adolescentes e jovens quanto dos adultos. A publicidade direta era feita por veículos de comunicação de massa, por anúncios atraentes e bem produzidos, o que está proibido no Brasil desde 1996.
O reconhecimento do papel da publicidade na adesão de novos consumidores de tabaco, fez com que ações legislativas fossem instituídas a fim de desestimular a iniciação ao uso como a Lei nº 9.294, de 15 de julho de 1996 que em seu artigo 3º determina: "(...) é vedada, em todo o território nacional, a propaganda comercial de cigarros, cigarrilhas, charutos, cachimbos ou qualquer outro produto fumígeno, derivado ou não do tabaco, com exceção apenas da exposição dos referidos produtos nos locais de vendas, desde que acompanhada das cláusulas de advertência (Redação dada pela Lei nº 12.546, de 2011). Dessa forma, a propaganda comercial dos produtos referidos nesse artigo deverá ajustar-se às seguintes diretrizes: não sugerir o consumo exagerado ou irresponsável, nem a indução ao bem-estar ou saúde, ou fazer associação a celebrações cívicas ou religiosas; não induzir as pessoas ao consumo, atribuindo aos produtos propriedades calmantes ou estimulantes, que reduzam a fadiga ou a tensão, ou qualquer efeito similar; não associar ideias ou imagens de maior êxito na sexualidade das pessoas, insinuando o aumento de virilidade ou feminilidade de pessoas fumantes; não associar o uso do produto à prática de atividades esportivas, olímpicas ou não, nem sugerir ou induzir seu consumo em locais ou situações perigosas, abusivas ou ilegais; não empregar imperativos que induzam diretamente ao consumo; não incluir a participação de crianças ou adolescentes (Brasil,1996).
Além disso, pais ou responsáveis, parentes, professores, ídolos e amigos também exercem uma grande influência. O consumo de tabaco pelos pais ou responsáveis e a atitude permissiva desses diante do uso por seus filhos promovem a aceitação social do tabaco entre as crianças, adolescentes e jovens e contribuem para incentivar o uso. De acordo com a Pesquisa Nacional de Saúde do Escolar (2019), com relação ao consumo de cigarros, entre os escolares de 13 a 15 anos de idade no Brasil, o percentual que experimentou cigarro alguma vez na vida foi de 15,61% para os meninos e de 18,43% para as meninas (IBGE, 2021).
Outro fator que pode explicar o grande número de adolescentes fumantes é a venda ilegal de cigarros e outros produtos derivados do tabaco a menores de 18 anos. Dados da Vigilância do Tabagismo em Escolares (VIGESCOLA, 2002 - 2009) informam que a maioria dos adolescentes que participou da pesquisa afirmou nunca ter sido impedida de comprar cigarros em lojas em função da idade. Além disso, quanto à forma de aquisição do cigarro (por unidade ou por maço), chama atenção a alta prevalência de adolescentes que compraram cigarro por varejo (unidade) de forma ilegal, em todas as cidades analisadas. Esses fatores podem estar contribuindo para a experimentação do cigarro e o início do fumo entre os adolescentes (INCA, 2011).
Os resultados das medidas de restrição à publicidade no controle do tabagismo em vários países mostram que esse é um instrumento legítimo e necessário para a redução do consumo, associado à medidas legislativas, econômicas e educativas, entre outras.
Quer parar de fumar?
Equivocadamente muitas pessoas acreditam que o tabagista é um “viciado", “sem força de vontade", “que não deixa de fumar porque não quer". Não é isso. Na verdade quem fuma sofre de dependência química, ou seja, é alguém que ao tentar deixar de fumar, se defronta com grandes desconfortos físicos e psicológicos que trazem sofrimento, e que pode impor a necessidade de várias tentativas até que finalmente consiga abandonar o tabaco. Entender o que acontece com o tabagista e suas tentativas de parar de fumar é fundamental para que se possa ter a real dimensão do problema. Portanto, se você quer parar de fumar comece escolhendo uma data para ser o seu primeiro dia sem cigarro. Este dia não precisa ser um dia de sofrimento. Faça dele uma ocasião especial e procure programar outra coisa que goste de fazer para se distrair e relaxar.
Quer parar de fumar? Saiba onde é oferecido tratamento no seu estado. Para informações mais detalhadas, favor consultar a coordenação de controle do tabagismo da sua secretaria estadual e/ou municipal de saúde.
Abordagem
Fumar é um comportamento extremamente reforçado diariamente. A abordagem tendo por base o modelo cognitivo comportamental é a técnica recomendada para o tratamento do tabagista.
Entre suas premissas está o entendimento de que o ato de fumar é um comportamento aprendido, desencadeado e mantido por determinadas situações e emoções, que leva a dependência devido às propriedades psicoativas da nicotina. O tratamento objetiva, portanto, a aprendizagem de um novo comportamento, através da promoção de mudanças nas crenças e desconstrução de vinculações comportamentais ao ato de fumar, combinando intervenções cognitivas com treinamento de habilidades comportamentais.
Apoio medicamentoso
Considerada uma droga bastante danosa, a nicotina atua no sistema nervoso central como a cocaína, heroína, álcool, com uma diferença: leva entre 7 a 19 segundos para chegar ao cérebro. É normal, portanto, que, ao parar de fumar, os primeiros dias sem cigarros sejam os mais difíceis, porém as dificuldades tendem a ser menores com o tempo.
Quando o fumante para de fumar, pode apresentar alguns sintomas desagradáveis, tais como: dor de cabeça, tonteira, irritabilidade, agressividade, alteração do sono, dificuldade de concentração, tosse, indisposição gástrica e outros. Esses sintomas caracterizam a síndrome de abstinência da nicotina, porém, não acontecem com todos os fumantes que param de fumar. Quando acontecem, tendem a desaparecer em uma a duas semanas (alguns casos podem chegar a 4 semanas).
Alguns dos sintomas, como dor de cabeça, tonteira e tosse são sinais do restabelecimento do organismo. O sintoma mais intenso, e mais difícil de se lidar, é a chamada “fissura" (grande vontade em fumar). É importante saber que a “fissura" geralmente não dura mais que 5 minutos, e tende a ficar mais tempo que os outros sintomas. Porém, ela vai reduzindo gradativamente a sua intensidade e aumentando o intervalo entre um episódio e outro.
Recaída
A recaída se caracteriza pelo retorno ao consumo de cigarros após parar de fumar. Na condição de tabagista o paciente vai ao longo de sua vida estabelecendo associações com seu cotidiano e o comportamento de fumar. Ao deixar de fumar e realizar determinadas ações que se tornaram condicionamentos, o desejo de fumar poderá surgir e a recaída ocorrer.
A manutenção de uma mudança pode exigir a construção de um conjunto de habilidades e estratégias diferentes daquelas que foram inicialmente necessárias para a obtenção da mudança. Se a recaída ocorrer não deve ser encarada como fracasso. Comece tudo novamente e procure ficar mais atento ao que fez você voltar a fumar. Dê-se várias chances até conseguir.
Aumento de peso
A preocupação com o ganho de peso é uma das maiores barreiras para que alguns fumantes tomem a decisão de parar de fumar, ou recaiam após terem parado de fumar. É importante entender que geralmente o ganho de peso após a cessação do tabagismo é temporário, sendo que na maioria dos casos, ocorre nos primeiros meses pós-cessação.
Portanto, se a fome aumentar, não se assuste, é normal um ganho de peso, pois seu paladar vai melhorando e o metabolismo se normalizando.
De qualquer forma, procure não comer mais do que o de costume. Evite doces e alimentos gordurosos. Mantenha uma dieta equilibrada com alimentos naturais e de baixa caloria, frutas, verduras e legumes. Faça atividade física, pois ajuda no controle do peso. Beba sempre muito líquido, de preferência água e sucos naturais. No início, evite café e bebidas alcoólicas, pois eles estimulam a vontade de fumar.
Benefícios
Parar de fumar sempre vale a pena em qualquer momento da vida, mesmo que o fumante já esteja com alguma doença causada pelo cigarro, tais como câncer, enfisema ou derrame. A qualidade de vida melhora muito ao parar de fumar. Veja o que acontece se você parar de fumar agora:
- Após 20 minutos, a pressão sanguínea e a pulsação voltam ao normal.
- Após 2 horas, não há mais nicotina circulando no sangue.
- Após 8 horas, o nível de oxigênio no sangue se normaliza.
- Após 12 a 24 horas, os pulmões já funcionam melhor.
- Após 2 dias, o olfato já percebe melhor os cheiros e o paladar já degusta melhor a comida.
- Após 3 semanas, a respiração se torna mais fácil e a circulação melhora.
- Após 1 ano, o risco de morte por infarto do miocárdio é reduzido à metade.
- Após 10 anos, o risco de sofrer infarto será igual ao das pessoas que nunca fumaram.
Quanto mais cedo você parar de fumar menor o risco de adoecer.
Os materiais do tratamento do tabagismo estão disponíveis junto com as demais publicações neste Portal.
Referências
BRASIL. Ministério da Saúde. Portaria GM/MS Nº 571 de 05 de abril de 2013. Diário Oficial da União de 08 de abril de 2013, p. 56 e 57. Brasília, Distrito Federal.
BRASIL. Ministério da Saúde. Portaria GM/MS/Nº 1.035 de 31 de maio de 2004. Diário Oficial da União de 01 de junho de 2004, Brasília, Distrito Federal.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Portaria MS/SAS/Nº 442 de 13 de agosto de 2004. Diário Oficial da União de 16 de agosto de 2004, Brasília, Distrito Federal.
BRASIL. Portaria Conjunta nº 10, de 16 de abril de 2020. Aprova o Protocolo Clínico e Diretrizes Terapêuticas do Tabagismo. Disponível em: https://www.in.gov.br/en/web/dou/-/portaria-conjunta-n-10-de-16-de-abril-de-2020-253756566 Acesso em: 17 fev. 2022.
BRASIL. Lei nº 9.294, de 15 de julho de 1996. Dispõe sobre as restrições ao uso e à propaganda de produtos fumígeros, bebidas alcoólicas, medicamentos, terapias e defensivos agrícolas, nos termos do § 4° do art. 220 da Constituição Federal. Disponível em: http://www.planalto.gov.br/ccivil_03/leis/l9294.htm Acesso em: 17 fev. 2022.
INSTITUTO BRASILEIRO DE GEOGRAFIA E ESTATÍSTICA. Coordenação de População e Indicadores Sociais. Pesquisa Nacional de Saúde do Escolar: 2019. Rio de Janeiro: IBGE, 2021.
INSTITUTO NACIONAL DE CÂNCER JOSÉ ALENCAR GOMES DA SILVA. Coordenação de Prevenção e Vigilância. Manual do coordenador: Deixando de fumar sem mistérios, 2. ed. Rio de Janeiro: Inca, 2019a.
INSTITUTO NACIONAL DE CÂNCER JOSÉ ALENCAR GOMES DA SILVA. Coordenação de Prevenção e Vigilância. Entender por que se fuma e como isso afeta a saúde: manual do participante. Sessão 1, 2. ed. Rio de Janeiro: Inca, 2019b.
INSTITUTO NACIONAL DE CÂNCER JOSÉ ALENCAR GOMES DA SILVA. Coordenação de Prevenção e Vigilância. Os primeiros dias sem fumar: manual do participante. Sessão 2, 2. ed. Rio de Janeiro: Inca, 2019c.
INSTITUTO NACIONAL DE CÂNCER JOSÉ ALENCAR GOMES DA SILVA. Coordenação de Prevenção e Vigilância. Como vencer os obstáculos para permanecer sem fumar: manual do participante. Sessão 3, 2. ed. Rio de Janeiro: Inca, 2019d.
INSTITUTO NACIONAL DE CÂNCER JOSÉ ALENCAR GOMES DA SILVA. Coordenação de Prevenção e Vigilância. Benefícios obtidos após parar de fumar: manual do participante. Sessão 4, 2. ed. Rio de Janeiro: Inca, 2019e.
INSTITUTO NACIONAL DE CÂNCER JOSÉ ALENCAR GOMES DA SILVA. Vigilância de Tabagismo em Escolares. Realizado no Brasil, entre 2002 e 2009. VIGESCOLA. Rio de Janeiro: INCA, 2011.
FONTE: INCA
Se precisar de apoio e ajuda espiritual por meio de orações, visite:
 Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Obesidade e tabagismo na adolescência indicam saúde cardiovascular futura
Hipertensão, obesidade e tabagismo em adolescentes podem predizer o risco de algum problema cardiovascular no futuro, mesmo sem conhecer as taxas de colesterol, revela um novo estudo publicado no periódico Pediatrics.
A dosagem de colesterol permite sinalizar precocemente a probabilidade desses males aparecerem, mas também pode ser menos acessível em certos lugares ou para grupos sociais. Por isso, dizem os autores, seria importante criar estratégias de avaliação em situações em que a testagem no laboratório não seja possível.
Segundo os pesquisadores, avaliar o risco cardiovascular nessa faixa etária sem fazer exames de laboratório não é menos eficiente e pode facilitar a identificação dos jovens que se beneficiariam de uma investigação mais detalhada. “Esse achado é importante porque demonstra que, com informações simples, como peso, pressão arterial e histórico de tabagismo, podemos identificar adolescentes em risco para doenças cardiovasculares na vida adulta”, comenta o cardiologista Humberto Graner, do Hospital Israelita Albert Einstein em Goiânia. “Isso facilita a prevenção, reduz custos e dispensa exames laboratoriais iniciais.
Também possibilita intervenções precoces, como mudanças no estilo de vida, antes que problemas mais graves surjam.” Os autores chegaram a essa conclusão após avaliar dados do International Childhood Cardiovascular Cohort, que inclui sete estudos longitudinais — ou seja, que acompanharam um grupo de pessoas ao longo do tempo —, totalizando 11.550 participantes nos Estados Unidos, na Austrália e na Finlândia. Eles cruzaram as informações de saúde coletadas na faixa etária dos 12 aos 19 anos com a ocorrência de desfechos cardiovasculares como infarto, acidente vascular cerebral (AVC), isquemia, angina e doença arterial periférica depois dos 25 anos.
A presença de pressão arterial elevada, sobrepeso e obesidade, tabagismo e colesterol alto na adolescência foi significativamente associada à incidência de eventos cardiovasculares na vida adulta. E, após levar em conta os parâmetros não laboratoriais, a dosagem de lipídeos não foi essencial para apontar quem tinha maior risco. A doença cardiovascular pode começar na infância, e a prevenção primordial deve ser dirigida a crianças e adolescentes com fatores de risco modificáveis.
Condições como obesidade e pressão alta impactam negativamente a saúde vascular ainda nos primeiros anos de vida, pois aumentam o risco de desenvolver aterosclerose, que predispõe a infarto e AVC na vida adulta. “A obesidade na juventude está associada a um aumento precoce da inflamação sistêmica, resistência à insulina e disfunção endotelial [camada que reveste internamente os vasos], condições que aceleram o processo de aterosclerose”, explica Graner.
O excesso de peso em adolescentes leva frequentemente a elevações na pressão arterial e no colesterol, aumentando o risco de eventos cardiovasculares no futuro. Além disso, jovens com obesidade têm grande probabilidade de se tornarem adultos obesos, perpetuando essas ameaças à saúde. Segundo o especialista, o primeiro check-up cardiovascular deve ser feito na pré-adolescência, entre 10 e 12 anos, principalmente naqueles com histórico familiar de doenças cardíacas ou fatores de risco.
A avaliação inclui medidas simples, como peso, altura, pressão arterial e questionário sobre hábitos de vida e alimentares. Para aqueles que têm estilo de vida saudável, o foco deve ser na manutenção de práticas como boa alimentação, exercícios regulares, sono de qualidade e não fumar.
 Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
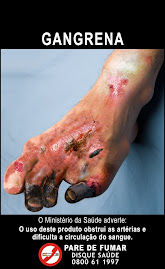
Imagens Fortes: Cigarros Terão Novas Fotos de Alerta Contra Tabagismo a Partir de 2025
 Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Dispositivos Eletrônicos para Fumar (DEF)
RISCOS À SAÚDE
- Evidência conclusiva de que causam queimaduras e lesões que podem ser severas e levar à morte;
- Evidência conclusiva de que o uso de cigarros eletrônicos pode levar a convulsões;
- Evidência conclusiva de que o uso de cigarros eletrônicos causa uma lesão pulmonar diretamente associada ao seu consumo, chamada EVALI;
- Evidência moderada para sua associação com eventos adversos como tosse, irritação na garganta, tontura, dor de cabeça e náusea;
- Evidência moderada de que entre fumantes o uso de cigarros eletrônicos traz um efeito agudo no sistema cardiovascular após seu consumo, com aumento da frequência cardíaca, aumento da pressão arterial e rigidez arterial.
Evidências científicas robustas apontam, ainda, para uma ampla gama de efeitos adversos à saúde decorrentes do uso de cigarros eletrônicos. Esses efeitos incluem:
- Obstrução das vias aéreas respiratórias: o consumo pode levar à inflamação das vias aéreas, o que pode causar dificuldade para respirar, tosse e chiado; [5]
- Aumento da frequência cardíaca e da pressão arterial, o que pode aumentar o risco de doenças cardíacas e derrames; [6]
- Rigidez arterial, o que pode dificultar o fluxo sanguíneo para os órgãos e tecidos; [7]
- Redução do fluxo sanguíneo, que pode levar à redução da oferta de oxigênio para os tecidos, podendo causar danos aos tecidos e órgãos; [8]
- Resposta imunológica característica ativada, o que pode levar à inflamação e danos aos tecidos; [6],[9]
- Mudança no equilíbrio do sistema cardíaco autônomo, podendo levar a problemas cardíacos; [10]
- Desregulação de genes relacionados ao sistema imunológico, o que pode aumentar o risco de infecções; [11]
- A exposição prolongada a aerossóis de cigarros eletrônicos pode causar danos no DNA, o que pode aumentar o risco de câncer; [12]
- Desenvolvimento de adenocarcinoma e hiperplasia urotelial da bexiga: em modelos animais, a exposição prolongada a aerossóis de cigarros eletrônicos foi associada ao desenvolvimento de adenocarcinoma e hiperplasia urotelial da bexiga; [12]
- Acúmulo de macrófagos carregados de lipídios no pulmão: em modelos animais, a exposição prolongada a aerossóis de cigarros eletrônicos foi associada ao acúmulo de macrófagos carregados de lipídios no pulmão, o que pode prejudicar a função pulmonar; [13]
Os impactos na saúde dos usuários de DEF dependem de diversos fatores, como:
- Design do dispositivo: As características do dispositivo, como potência da bateria e temperatura de vaporização, podem influenciar a quantidade de toxinas inaladas.
- Padrão de uso: Frequência, intensidade e duração do uso de DEF influenciam a exposição a toxinas.
- Consumo de outros produtos: O uso simultâneo de outros produtos como cigarros tradicionais pode aumentar os riscos à saúde.
- Fatores individuais: Suscetibilidade individual a toxinas e histórico de saúde podem influenciar os impactos do uso de DEF.
USO DUAL DE DEF E CIGARROS CONVENCIONAIS
Um fator preocupante é o uso duplo de DEF e cigarros convencionais pelo mesmo indivíduo, o que acontece em muitos países, incluindo o Brasil. [4],[14],[15]. Nos Estados Unidos, por exemplo, cerca de 70% dos usuários adultos de DEF também fumam cigarros [16].
Este dado reforça a ideia do risco de manutenção ou aumento da prevalência de tabagismo em locais que contam com uma variedade de produtos sendo ofertados e porventura consumidos. Assim, com a liberação da comercialização dos DEF não haveria uma eventual migração automática do cigarro convencional para o eletrônico. Além disso, causa preocupação a potencialização dos efeitos à saúde causados pelo uso de dois produtos simultaneamente [4], [14],[15].
- Aumento da exposição a toxinas nocivas;
- Pode dificultar o processo de parar de fumar;
- Manutenção da dependência de nicotina;
- Está associado a um maior risco de doenças respiratórias e cardiovasculares [19],[20],[21].
DEF E CESSAÇÃO
Em termos da eficácia dos DEF como auxiliares na cessação, a evidência dos estudos e revisões é frequentemente classificada como “baixa” ou “insuficiente”, o que significa que não podem ser recomendados como auxiliares de cessação, sobretudo em nível populacional [4], [22], [23], [24].
DANOS AMBIENTAIS
Ao se pensar nos impactos dos DEF na população, não podem ser ignorados seus efeitos no meio ambiente. A fabricação, o uso e o descarte desses dispositivos podem causar diversos danos [25], como:
- Poluição do ar: Principalmente em ambientes fechados ou parcialmente fechados, os DEF liberam substâncias nocivas que podem prejudicar a saúde de todos.
- Resíduos: As baterias, cartuchos e outros componentes dos DEF podem gerar um grande volume de lixo tóxico, se não forem descartados de forma adequada;
- Incêndios: O uso inadequado dos DEF, especialmente o carregamento incorreto das baterias, pode ocasionar incêndios e colocar em risco a segurança das pessoas e do patrimônio.
Todos estes fatos também confirmam que a comercialização dos DEF no Brasil vai contra o cumprimento pelo país da agenda 2030 da ONU de desenvolvimento sustentável.
Uso de DEF em ambientes fechados
O cenário atual apresenta evidências de efeitos adversos decorrentes da exposição passiva aos aerossóis dos DEF. O seu uso libera partículas finas e ultrafinas no ar em ambientes fechados [26], que podem causar inflamação e danos pulmonares, bem como aumentar o risco de infarto e acidente vascular cerebral [27].
Os aerossóis dos DEF podem conter metais tóxicos, como ferro, níquel, cobre, cromo, zinco e chumbo potencialmente prejudiciais à saúde [28], bem como substâncias cancerígenas ou potencialmente cancerígenas [29].
Há ainda a percepção equivocada de que os DEF poderiam ser considerados produtos menos danosos, ou até mesmo inofensivos, incluindo aí a percepção de que poderiam ser usados em ambientes fechados. Tal fato pode contribuir para a experimentação e uso de DEF, bem como para o aumento de sua aceitação social e enfraquecimento de medidas importantes para o controle do tabaco, como o caso da promoção de ambientes livres de fumaça ambiental do tabaco.
É importante destacar que o uso de DEF em ambientes fechados, assim como outros produtos fumígenos, é proibido de acordo com a Nota Técnica Nº 30/2023/SEI/GGTAB/DIRE3/ANVISA [30], que orienta os colaboradores do Sistema Nacional de Vigilância Sanitária. Isso ajuda a esclarecer qualquer dúvida sobre o assunto, seguindo a legislação brasileira.
Impactos da fabricação, uso e descarte dos DEF para o meio ambiente
Estudos comprovam que os DEF representam um perigo para o meio ambiente [31],[32],[33],[34]. Além do risco de incêndios e explosões, os DEF geram resíduos que podem ter efeitos nocivos nos seres vivos e nos ecossistemas.
Os principais componentes dos DEF e seus impactos ambientais:
- Plásticos: A produção e o descarte de plásticos geram poluição e contribuem para as mudanças climáticas.
- Nicotina: É uma substância tóxica que pode contaminar o solo e a água, afetando a saúde de animais e plantas.
- Bateria de lítio: O descarte inadequado das baterias pode levar à contaminação dos recursos hídricos e do solo.
- Metais pesados: Presentes nas placas de circuito eletrônico, podem contaminar o solo e a água, com efeitos nocivos à saúde humana e ao meio ambiente.
REGULAÇÃO DOS DEF NO BRASIL
Apesar do entendimento por parte de alguns, de que os DEF não são regulados, e de que isto geraria riscos à sociedade, esta regulação existe desde 2009 e tem reduzido os riscos de exposição deste produto na sociedade brasileira, em especial os riscos aos jovens.
Os DEF têm sua comercialização, importação e propaganda proibidas no Brasil desde 2009 com a edição da Resolução nº 46 da Diretoria Colegiada da Agência Nacional de Vigilância Sanitária – RDC 46/2009. A revisão da RDC 46/2009 entrou na agenda regulatória 2021-2023 da Anvisa culminando com a elaboração do Relatório de Avaliação do Impacto Regulatório (AIR), que reuniu evidências científicas robustas, abrangentes e atualizadas sobre o tema, perpassando os principais aspectos, se não todos, a serem considerados em relação aos DEF.
Em julho de 2022 a Diretoria Colegiada da Anvisa aprovou, por unanimidade, o Relatório de AIR sobre os DEF. O documento técnico recomendou a manutenção das proibições dos DEF no Brasil e a adoção de medidas não normativas para a melhoria da fiscalização e da conscientização da população sobre os riscos destes dispositivos.
Como parte da agenda regulatória da Anvisa foi aberta, em 4 dezembro de 2023, a Consulta Pública nº 1.222 para contribuições à proposta de atualização do texto da RDC 46/2009, cujo prazo foi encerrado em 09/02.
A fim de contrapor argumentos utilizados a favor da liberação da comercialização dos DEF no Brasil, o Inca elaborou um infográfico abordando mitos e verdades sobre esses dispositivos.
Ele pode ser acessado em duas versões (para o público em geral e para os tomadores de decisão) e está disponível em dois formatos (tamanho 19x9 e A4). O tamanho 19X9 é o mais indicado para a visualização no celular.
DEF E ADITIVOS DE SABOR
Um dos principais motivos para a experimentação dos DEF é a presença de aditivos de sabor. Ressalta-se que o uso de aditivos de sabor, associado ao aparato tecnológico, tem um maior apelo para o público jovem [35],[36],[37],[38],[39]. Os mecanismos envolvidos na ação dos saborizantes nas vias aéreas e suas implicações celulares, apontam que o uso de aditivos de sabor dos cigarros eletrônicos age em mecanismos biológicos que podem impactar no padrão de uso desses produtos, inclusive com maior potencial de causar dependência [10].
Além disso, a última geração de cigarros eletrônicos, também conhecidos como pods, utilizam em sua composição os chamados sais de nicotina, que teriam maior capacidade de entrega de nicotina ao cérebro, de causar dependência, bem como de diminuir a irritação e aspereza desagradável que costuma acompanhar a inalação de produtos com nicotina [40].
Sabendo que essa adição de aromas e sabores favorece enormemente a iniciação à dependência da nicotina é importante mencionar que a RDC 14/2012 da Anvisa sofreu uma ação direta de inconstitucionalidade por parte da Confederação Nacional da Indústria [39]. Atualmente no Brasil, não somente os aditivos ainda são permitidos como triplicou o registro de marcas com sabores e aromas no país [38].
Nos EUA, o FDA começou a abordar o problema e, mais importante, os governos locais e estaduais têm atuado para desencorajar o uso de cigarros eletrônicos proibindo a venda de cigarros eletrônicos com sabor como parte de esforços mais amplos para eliminar a venda de todos os produtos de tabaco com sabor.
PREVALÊNCIA DO USO DE DEF NO BRASIL
Para acessar dados e números sobre o uso de DEF no Brasil, clique aqui.
FONTE: INCA
Referências
- INSTITUTO NACIONAL DE CÂNCER JOSÉ ALENCAR GOMES DA SILVA. Cigarros eletrônicos: o que sabemos? Estudo sobre a composição do vapor e danos à saúde, o papel na redução de danos e no tratamento da dependência de nicotina. Organização Stella Regina Martins. – Rio de Janeiro: INCA, 2016. 120 p. Disponível em: https://ninho.inca.gov.br/jspui/bitstre- am/123456789/7054/1/cigarros-eletronicos-oque-sabemos.pdf.
- Stevens EM, Hébert ET, Tackett AP, Leavens ELS, Wagener TL. Harm perceptions of the JUUL E-cigarette in a sample of ever users. International Journal of Environmental Research and Public Health. 2020;17(13):4755
- A systematic review of health effects of electronic cigarettes. Geneva; World Health Organization: 2015.
- BANKS, E. et al. Electronic cigarettes and health outcomes: systematic review of global evidence. Report for the Australian Department of Health Electronic cigarettes and health outcomes: systematic review of global evidence. Report for the Australian Department of Health. National Centre for Epidemiology and Population Health, Canberra: April 2022.
- REINIKOVAITE, V. et al. The effects of electronic cigarette vapour on the lung: direct comparison to tobacco smoke. European Respiratory Journal, v. 51, n. 4, p. 1701661, 15 fev. 2018.
- ANTONIEWICZ, L. et al. Acute Effects of Electronic Cigarette Inhalation on the Vasculature and the Conducting Airways. Cardiovascular Toxicology, v. 19, n. 5, p. 441–450, 8 abr. 2019.
- CHAUMONT, M. et al. Differential Effects of E-Cigarette on Microvascular Endothelial Function, Arterial Stiffness and Oxidative Stress: A Randomized Crossover Trial. Scientific Reports, v. 8, n. 1, 10 jul. 2018.
- CARNEVALE, R. et al. Acute Impact of Tobacco vs Electronic Cigarette Smoking on Oxidative Stress and Vascular Function. Chest, v. 150, n. 3, p. 606–612, set. 2016.
- JACKSON, M. et al. Flavor Preference and Systemic Immunoglobulin Responses in E-Cigarette Users and Waterpipe and Tobacco Smokers: A Pilot Study. International Journal of Environmental Research and Public Health, v. 17, n. 2, p. 640, 19 jan. 2020.
- MOHEIMANI, R. S. et al. Sympathomimetic Effects of Acute E‐Cigarette Use: Role of Nicotine and Non‐Nicotine Constituents. Journal of the American Heart Association, v. 6, n. 9, 22 set. 2017.
- MARTIN, E. M. et al. E-cigarette use results in suppression of immune and inflammatory-response genes in nasal epithelial cells similar to cigarette smoke. American Journal of Physiology-Lung Cellular and Molecular Physiology, v. 311, n. 1, p. L135–L144, 1 jul. 2016.
- LEE, H.-W. et al. E-cigarette smoke damages DNA and reduces repair activity in mouse lung, heart, and bladder as well as in human lung and bladder cells. Proceedings of the National Academy of Sciences, v. 115, n. 7, p. E1560–E1569, 29 jan. 2018.
- MADISON, M. C. et al. Electronic cigarettes disrupt lung lipid homeostasis and innate immunity independent of nicotine. Journal of Clinical Investigation, v. 129, n. 10, p. 4290–4304, 4 set. 2019.
- BERTONI, N.; SZKLO, A. S. Dispositivos eletrônicos para fumar nas capitais brasileiras: prevalência, perfil de uso e implicações para a Política Nacional de Controle do Tabaco. Cadernos de Saúde Pública, v. 37, n. 7, 2021.
- BERTONI, N. et al. Prevalence of electronic nicotine delivery systems and waterpipe use in Brazil: where are we going? Revista Brasileira de Epidemiologia, v. 24, n. suppl 2, 2021.
- WHO study group on tobacco product regulation. Report on the scientific basis of tobacco product regulation: eighth report of a WHO study group. Geneva: World Health Organization; 2021.
- BARUFALDI, L. A. et al. Risco de iniciação ao tabagismo com o uso de cigarros eletrônicos: revisão sistemática e meta-análise. Ciência & Saúde Coletiva, v. 26, n. 12, p. 6089- 6103, dez. 2021.
- KHOUJA, J. N. et al. Is e-cigarette use in non-smoking young adults associated with later smoking? A systematic review and meta-analysis. Tobacco Control, v. 30, n. 1, p. 8-15, mar. 2020.
- WANG, J.B. et al. Cigarette and e-cigarette dual use and risk of cardiopulmonary symptoms in the Health eHeart Study. PLoS One. 2018;13(7):e0198681.
- KIM, C-Y et al. Dual use of electronic and conventional cigarettes is associated with higher cardiovascular risk factors in Korean men. Scientific Reports. 2020;10(1):1–10.
- REDDY, K.P. et al. Respiratory symptom incidence among people using electronic cigarettes, combustible tobacco, or both. American Journal of Respiratory and Critical Care Medicine. 2021;Apr 15. doi: 10.1164/rccm.202012-4441LE.
- YAZIDJOGLOU, A. et al. Efficacy of e-cigarettes as aids to cessation of combustible tobacco smoking: updated evidence review Final report prepared for the Australian Government Department of Health: online version 14 September 2021. [s.l: s.n.]. Disponível em: <https://openresearchrepository.anu.edu.au/bitstream/1885/247864/1/Updated%20Evidence%20Review%20EC%20and%20Cessation%20for%20online%20publication%20210915.pdf. Acesso em: 24 ago. 2023.
- POUND, C. M. et al. Smoking cessation in individuals who use vaping as compared with traditional nicotine replacement therapies: a systematic review and meta-analysis. BMJ Open, v. 11, n. 2, p. e044222, fev. 2021.
- LIBER, A. C. et al. The role of flavored electronic nicotine delivery systems in smoking cessation: A systematic review. Drug and Alcohol Dependence Reports, v. 7, p. 100143, 1 jun. 2023.
- DUCHARME, J. The Overlooked Environmental Impact of Vaping. Disponível em: <https://time.com/6293772/disposable-vapes-plastic-waste/>.
- AUSTRALIAN DEPARTMENT OF HEALTH. National Centre for Epidemiology and Population Health. Electronic cigarettes and health outcomes: systematic review of global evidence. Canberra: Australian National University. 2022. Disponível em: https://www.nhmrc.gov.au/sites/default/files/documents/attachments/ecigarettes/Electronic_cigarettes_and_health_outcomes_%20systematic_review_of_evidence.pdf. Acesso em: 21 jan. 2024.
- KAUFMAN, J. D. et al. Guidance to reduce the cardiovascular burden of ambient air pollutants: a policy statement from the American Heart Association. Circulation, v. 142, n. 23, p.432-447. dez. 2020. Disponível em: https://www.ahajournals.org/doi/10.1161/CIR.0000000000000930. Acesso em: 21 jan. 2024.
- BONNER E. et al The chemistry and toxicology of vaping. Pharmacol Ther, v.225, set. 2021. Disponível em: https://doi.org/10.1016/j.pharmthera.2021.107837. Acesso em: 21 jan. 2024.
- MARTINS S.R. et al. Letter to the Editor. Lung Cancer, v. 102, p. 139–40. 2016. Disponível em: https://browzine.com/libraries/415/journals/2384/issues/8475364?showArticleInContext=- doi:10.1016%2Fj.lungcan.2016.09.012 Acesso em: 22 dez. 2023
- AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA. Nota técnica no.30/2023/SEI/GGTAB/DIRE3/ ANVISA. Orientação aos colaboradores do Sistema Nacional de Vigilância Sanitária. Disponível em: https://www.gov.br/anvisa/pt-br/assuntos/tabaco/fiscalizacao/SEI_25351.916391_2023_21.pdf. Acesso em: 21 jan.2024.
- GUTTERMAN, LR. U.S.PIRG Education Fund. Vape Waste. The environmental harms of disposable vapes. U.S.PIRG Education Fund, 2023.
- POURCHEZ, J.; MERCIER, C.; FOREST, V. From smoking to vaping: a new environmental threat?. The Lancet. Respiratory Medicine. VOLUME 10, ISSUE 7, E63-E64, Julho 2022.
- TRUTH INITIATIVE. A toxic, plastic problem. E-cigarette waste and the environment. 2021. Disponível em: https://truthinitiative.org/research-resources/harmful-effects-tobacco/toxic plastic-problem-e-cigarette-waste-and-environment
- HENDLIN, Y.H.. Alert: Public Health Implications of Electronic Cigarette Waste. Am J Public Health. 2018 Nov;108(11):1489-1490.
- BRASIL. Ministério da Saúde. Agência Nacional de Vigilância Sanitária. Resolução Da Diretoria Colegiada – RDC nº 46 ANVISA/MS, de 28 de agosto de 2009. Brasília: Ministério da Saúde. Disponível em:< www.anvisa.gov.br/legis> Acessado em: 25 de agosto 2023.
- WORLD HEALTH ORGANIZATION. WHO report on the global tobacco epidemic 2021: addressing new and emerging products. Disponível em: <https://www.who.int/publications/i/item/9789240032095>.
- SZKLO, A.; CAVALCANTE, T. M. Electronic nicotine delivery systems in Brazil: to ban or not to ban, that’s the question. Tabaccologia, v. 19, n. 3, p. 8–19, 1 dez. 2021.
- SÓÑORA, G. et al. Achievements, challenges, priorities and needs to address the current tobacco epidemic in Latin America. Tobacco Control, v. 31, n. 2, p. 138–141, mar. 2022.
- ADVOCACIA-GERAL DA UNIÃO. AÇÃO DIRETA DE INCONSTITUCIONALIDADE N° 4874 Requerente: Confederação Nacional da Indústria - CNI Requeridos: Presidente da República e Congresso Nacional Relatora: Ministra Rosa Weber. [s.l: s.n.]. Disponível em: <https://actbr.org.br/uploads/arquivos/Parecer-AGU.PDF>. Acesso em: 25 ago. 2023.
- PROCHASKA, J. J.; VOGEL, E. A.; BENOWITZ, N. Nicotine delivery and cigarette equivalents from vaping a JUULpod. Tobacco Control, 24 mar. 2021.
- VIEGAS, J. R. R. et al. Publicidade e Venda de Produtos de Tabaco em Plataformas Digitais de Delivery. Rev. Bras. Cancerol. (Online), 2022.
- STANTON GLANTZ BLOG. 47 countries have banned e-cigarettes. Disponível em: https://profglantz.com/2021/11/03/47-countries-have-banned-e-cigarettes. Acesso em: 20 jan. 2024.
- HAMMOND, D. et al. Trends in Smoking and Vaping Among Young People: Findings from the ITC Youth Surveys. April 2023; University of Waterloo.
 Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Formação: Bacharel em Teologia com Ênfase em Grego e Hebraico (SALT/IAE - UNASP). Licenciado em Pedagogia com Habilitação em Séries Iniciais e Administração Escolar (ACE/FGG). Licenciado em Ciências da Religião com Habilitação em Ensino Religioso (FURB). Pós-Graduado em Interdisciplinaridade na Educação e Metodologia do Ensino Superior (IBPEX/UNIVILLE). Pós-Graduado em Psicopedagogia Clínica e Institucional (FACINTER/UNIVILLE). Pós-Graduado em Coordenação Pedagógica (UFSC). Pós-Graduado em Mídias na Educação (FURG). Pós-Graduado em Gestão Pública (IFSC). Mestre em Educação (UNIATLANTICO – Universidad Europea Del Atlántico – Santander/Cantabria – Espanha)
Atuação Profissional: Técnico Pedagógico na CRE - Coordenadoria Regional de Educação - Joinville, SC. Funcionário Público na Rede Municipal de Educação em Joinville, SC. Teólogo, Cientista Religioso, Educador, Escritor e Palestrante. Mas acima de tudo um servo do Senhor Jesus!
Postagens Mais Lidas:
-
Um charuto equivale de cinco a dez cigarros: Fonte: Diário do Nordeste - Ceará Diferentemente do cigarro, o charuto é feito somente de tabac...
-
O câncer de pulmão provocado pelo consumo do tabaco já é considerado uma epidemia mundial e vem crescendo, ao contrário de alguns tipos de c...
-
Fonte: ThinkStock Muita gente se empolga com essa história de cigarro eletrônico e diz por aí que faz menos mal à saúde do que os co...
-
O cigarro que emagrece, faz bem para os dentes e acalma os nervos está em exposição na Biblioteca Pública de Nova York. Uma série de propag...
-
INSCRIÇÕES EAD SABER SAÚDE Prezados (as): As inscrições para o curso EAD Saber Saúde - Prevenção do tabagismo e de outros fatores de risco -...
-
A descoberta por investigadores portugueses e norte-americanos de receptores de nicotina nas papilas gustativas abre caminho a novas estraté...
-
Estudo relaciona exposição a cenas de tabagismo no cinema ao hábito de fumar em jovens adultos: Um estudo conduzido pela Universidade da Cal...
-
A Agência Nacional de Vigilância Sanitária (Anvisa) publicou, nesta sexta-feira (15/12), a Resolução da Diretoria Colegiada 195/2017 com ...

.jpeg)